С 12 мая 2022 г. действуют новые МР 3.1.0284-22 «Обеспечение эпидемиологической безопасности ультразвуковой диагностики»[1]. Из статьи вы узнаете, как обеспечить профилактику ИСМП в кабинетах ультразвуковой диагностики в соответствии с требованиями этого документа. Особое внимание уделим методам и химическим средствам для обработки УЗ-датчиков при чрескожных и внутриполостных УЗ-исследованиях.
Казалось бы, ультразвуковые исследования не несут в себе никакой опасности для пациента. Однако это не так. Риски распространения инфекций существуют всегда, в том числе при неинвазивной и малоинвазивной диагностике. Возбудителями инфекций, связанных с УЗИ, являются патогенные и условно-патогенные бактерии, вирусы парентеральных гепатитов, папилломы человека, герпеса, а также патогены, передающиеся половым путем.
Эндогенные ИСМП могут возникать при нарушении целостности естественных барьеров организма и реализации внутренних факторов риска со стороны пациента, например, при трансвагинальных или трансректальных ультразвуковых исследованиях.
Экзогенные инфекции развиваются при реализации внешних факторов риска. Самые распространенные из них — неэффективная обработка УЗ-датчиков и аксессуаров, некачественная гигиена рук специалистов УЗ-диагностики, вторичная контаминация УЗ-геля.
Профилактика ИСМП при УЗИ складывается из 5 элементов. Рассмотрим их.
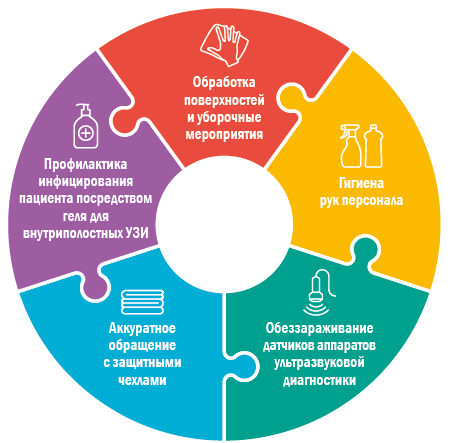
Рис. 1. Элементы профилактики ИСМП при УЗИ (можно сделать как паззлы)
Обработка поверхностей и уборочные мероприятия
Проводите текущую уборку в кабинетах УЗИ два раза в день. Не реже 1 раза в смену дезинфицируйте поверхности консоли УЗ-аппаратов и держателей датчиков. Профилактическую дезинфекция держателей геля необходима не реже 1 раза в 7 дней.
После каждого пациента обеззараживайте кушетку, даже несмотря на применение одноразовых простыней.
Как применять дезсредства:
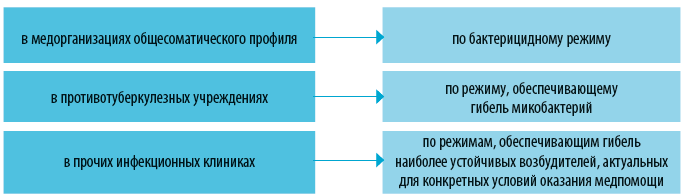
Если во время исследования произошло загрязнение поверхностей биологическими жидкостями пациента, их обязательно протирают дезраствором с вирулицидным эффектом.
Если у вас в кабинете непрерывный поток пациентов, позаботьтесь о том, чтобы у вас всегда было дезсредство с широким спектром антимикробной активности и минимальным временем экспозиции. Как правило, такие дезпрепараты выпускают в форме спреев во флаконах с насадками-распылителями и в форме салфеток, пропитанных дезраствором (рис. 1).

Гигиена рук персонала
Перед проведением чрескожных и внутриполостных УЗ-исследований врач обязательно проводит гигиеническую обработку рук с использованием антисептика. При проведении внутриполостных исследований специалист обязан применять нестерильные перчатки.
Средства индивидуальной защиты не являются альтернативой гигиене рук: наносить антисептик необходимо как перед надеванием пары перчаток, так и после снятия.
Обратите внимание!
Обрабатывать перчатки во время выполнения исследований нельзя — это негативно влияет на их герметичность и может привести к усилению проницаемости.
Медсестры не проводят ультразвуковые исследования, но зачастую помогают пациенту занять необходимое при диагностических манипуляциях положение, обрабатывают датчики и поверхности, при необходимости ассистируют врачу. В связи с этим средний медперсонал кабинетов УЗИ обязан обеззараживать кожу рук антисептиками до и после непосредственного контакта с пациентом, в случаях контактов с биологическими жидкостями, медицинскими отходами, объектами в окружении пациента (рис. 2).

Не стоит мыть руки, если на них нет загрязнений.
При выборе антисептиков предпочтение отдавайте препаратам на основе спиртов. Согласно рекомендациям ВОЗ и российских экспертов спиртосодержащие средства для гигиены рук имеют ряд преимуществ — широкий спектр антимикробной активности, небольшое время экспозиции, хорошая переносимость.
Например, антисептик «Миросептик экспресс» содержит изопропиловый и пропиловый спирты (75 %), хлоргексидина биглюконат (0,5 %), а также функциональные добавки, увлажняющие и ухаживающие за кожей компоненты, и позволяет выполнять гигиеническую обработку рук за 30 секунд.
Обеззараживание датчиков аппаратов ультразвуковой диагностики
В начале каждой рабочей смены кабинета ультразвуковой диагностики перед приемом первого пациента датчик протирают салфеткой, увлажненной дезраствором. В дальнейшем обработку проводят после каждого исследования.
Этапы и уровень обработки зависят от типа исследования и вида УЗ-датчика.
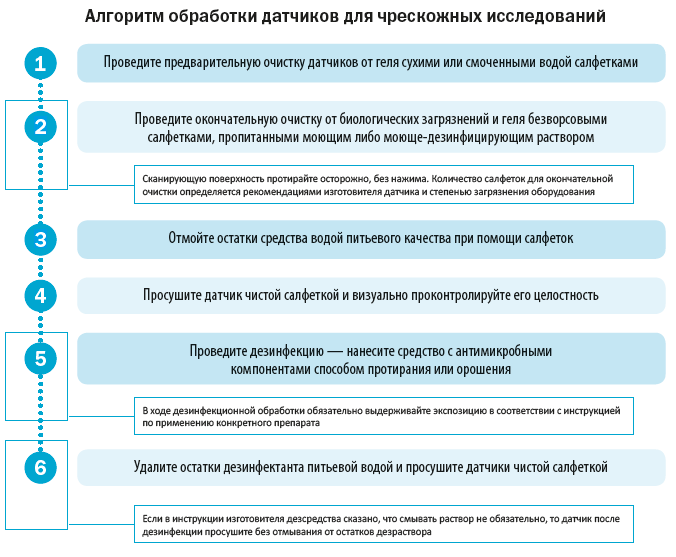
При проведении чрескожных исследований (например, УЗИ органов брюшной полости, почек, сосудов шеи и нижних конечностей, щитовидной железы и т. д.) датчик достаточно продезинфицировать.
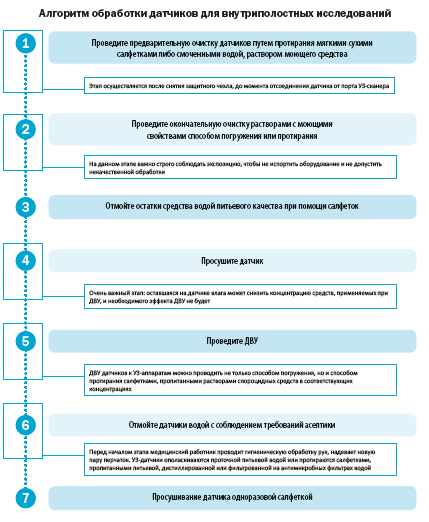
При внутриполостных исследованиях (трансвагинальных, трансректальных и чреспищеводных) датчики к оборудованию обязательно подвергают дезинфекции высокого уровня (ДВУ).
Обратите внимание!
ДВУ проводить нужно обязательно, даже если вы применяете барьерные чехлы или, как их еще называют, презервативы для УЗИ.
Рассмотрим алгоритмы обработки датчиков для чрескожных исследований и для внутриполостных исследований в соответствии с МР 3.1.0284-22.
Выбор метода обработки уз-датчиков и химических средств для этого
Выбор дезсредств для обработки чрескожных датчиков и режимы обеззараживания зависят от вида УЗ-диагностики.
Если планируется применять датчик исключительно на интактной коже, то для дезинфекции используют препараты с активностью в отношении бактерий, вирусов и грибов рода Candida в бактерицидном режиме.
Если возможен контакт датчика с поврежденной кожей, но без непосредственного контакта с биологическими жидкостями и раневой поверхностью, то применяются дезинфектанты, обладающие активностью в отношении бактерий, вирусов, грибов рода Candida, в режиме наиболее устойчивого вида микроорганизмов.
Для дезинфекции чрескожных датчиков, которые в процессе исследования контактируют с послеоперационными ранами, применяются средства, обеспечивающие гибель вегетативных форм бактерий (включая микобактерии), грибов, оболочечных и безоболочечных вирусов, а также некоторого количества спор бактерий в режиме ДВУ.
Выбор дезсредств для обработки датчиков для внутриполостных исследований зависит от рекомендаций производителя медицинской техники. Если согласно паспорту на оборудование полностью или частично погружать датчик в растворы для ДВУ запрещено, отдавайте предпочтение спороцидным салфеткам, например, «Хорт актив» (рис. 3).
В состав пропиточного средства этих салфеток входит перекись водорода, гликолевая кислота и вспомогательные компоненты, что обеспечивает выраженный спороцидный эффект.
ДВУ при помощи салфеток «Хорт актив» производится путем двукратной обработки с интервалом 1 минута, а экспозиция составляет 5 минут. Чтобы процедура ДВУ была достаточно эффективной, перед ее началом УЗ-датчик должен быть чистым и сухим.
Крышка упаковки-диспенсера между извлечениями салфеток должна быть плотно закрыта.
Некоторые производители медоборудования не рекомендуют применять для обработки УЗ-датчиков средства на основе кислородактивных соединений.
В этом случае целесообразно использовать альдегидсодержащие дезпрепараты, которые обладают выраженным спороцидным эффектом, но при этом не оказывают негативного воздействия на медицинскую технику.
Для ДВУ датчиков к аппаратам ультразвуковой диагностики подходит, например, «ХОРТ стерил». Он содержит 2,5 % глутарового альдегида, а также синергисты биоцидов и другие функциональные компоненты. Для обеспечения обработки полостной датчик протирают чистой салфеткой, увлажненной раствором «ХОРТ стерил», через минуту проводят повторное протирание. Экспозиция составляет всего 5 минут.
Обратите внимание!
На всех этапах обработки УЗ-датчиков не рекомендуется применять марлю и хлопчатобумажные ткани, поскольку мельчайшие ворсинки могут ухудшить качество исследования. Отдавайте предпочтение безворсовым салфеткам.
Для контроля качества обработки датчиков проводятся микробиологические исследования. Смывы отбирают в плановом порядке до начала работы кабинета УЗИ не реже 1 раза в 6 месяцев. Дополнительно — по эпидпоказаниям.
Для чрескожных датчиков контролируется качество обработки сканирующей поверхности датчика, для внутриполостных датчиков — всей вводимой части оборудования.
Обращение с защитными чехлами
Осторожно снимайте с датчика УЗ-аппарата барьерный чехол, чтобы не допустить разбрызгивания потенциально контаминированных жидкостей и возникновения аварийных ситуаций с риском инфицирования персонала, а также дополнительного загрязнения УЗ-датчика.
Использованные презервативы для проведения внутриполостных ультразвуковых исследований являются эпидемиологически опасными объектами, с ними необходимо обращаться как с медицинскими отходами класса Б, т. е. собирать в одноразовую упаковку желтого цвета, обеззараживать физическими или химическими методами в зависимости от принятых в клинке алгоритмов.
Профилактика инфицирования пациента посредством геля для внутриполостных УЗИ
ля полостных ультразвуковых исследований используйте стерильный гель либо нестерильный, но с бактериостатическими свойствами. Канистры с гелем недопустимо располагать вблизи источников тепла или под прямыми солнечными лучами. Хранить можно в пределах сроков годности, указанных производителем.
Заполнять многоразовые флаконы новой порцией геля можно только после их полного опорожнения, очистки, дезинфекции, ополаскивания и сушки. Хранить заполненные флаконы в перевернутом виде нельзя.
[1] Разработаны Роспотребнадзором, утв. Главным государственным санитарным врачом РФ 12 мая 2022 г. (далее — МР 3.1.0284-22).